Infecciones de las zonas genitales altas
La preocupación por las enfermedades de transmisión sexual es una constante en las pacientes de los ginecólogos en Barcelona. La proliferación de este tipo de enfermedades con las molestias que sufre la enferma junto con la posibilidad de transmitirla a su compañero sexual viene provocando un aumento de este tipo de consultas. Una de las principales enfermedades de transmisión sexual es la gonococia. Todas las infecciones que ocurren en el aparato genital localizadas en la vulva, uretra, vagina y cérvix son infecciones genitales bajas. Pero en algunos casos la infección genital baja pasa las barreras que existen a estos niveles:
- Vulva: coaptación de los labios.
- Vagina: pH y autodepuración.
- Cuello: Tapón de moco (mecánico e inmunológico).
En estos casos se origina la infección genital alta, que puede afectar a la mucosa uterina (endometritis), miometrio (miometritis), parametrio (parametritis), anejos (anexitis) o sólo trompas (salpingitis) o a la cavidad pélvica (pelviperitonitis). Si la infección se disemina por todo el peritoneo se produce una peritonitis. A veces hay gérmenes en las partes bajas del cuello, no considerándosele a esto infección genital alta. Los ginecólogos dividen las infecciones en dos grupos fundamentales que dependen del mecanismo de producción:
- Infecciones primarias ascendentes o exógenas, cuando la infección sigue la historia natural que hemos visto: vía canalicular; es decir, la infección alcanza los órganos genitales altos a través de la vulva y vagina, procediendo los gérmenes del exterior.
- Infecciones secundarias, descendientes o endógenas, donde la infección que afecta a la parte alta del aparato genital procede del propio organismo, alcanzando el aparato genital alto por contigüidad o a través de la vía linfo-hematógena. El ejemplo característico de esta forma sería la tuberculosis hematógena.
Infecciones primariaS o ascendentes, según su etiología, los ginecólogos las dividen en:
- Infecciones primarias venéreas: Transmitidas exclusivamente por contagio sexual, a través de un portador humano que alberga los gérmenes en sus genitales. Estas infecciones son generalmente monoinfecciosas, producidas por un germen específico. A veces puede coincidir la infección simultánea por dos o más gérmenes patógenos (ejemplo: gonococia con sífilis).
- Infecciones primarias no venéreas: Generalmente no son monoinfecciosas, sino poliinfecciosas, por gérmenes piógenos (estreptococo, estafilococo). El cuadro clínico que determinan será el mismo, independientemente de cual sea el germen causal. Se transmite por medios exógenos, como gotitas de flugge, objetos contaminados, manos, etc. Las infecciones primarias NO VENEREAS se dividen en:
- Puerperales. La entrada del germen se realiza con ocasión de un parto o de un aborto, en donde hay unas condiciones óptimas para la infección: vulva y vagina entreabiertas, cuello "abierto", endometrio desprendido, etc.
- No puerperales. Son menos frecuentes. Los gérmenes ascienden favorecidos por:
- Menstruación (cuello entreabierto, aumento del pH vaginal, endometrio desprendido, presencia de sangre que es un buen medio de cultivo,...).
- Por manipulaciones diversas de los genitales (microlegrados, cateterismos, histerometría, colocación de un DIU,...).
- Por disminución de las defensas (bien locales, bien generales).
Infecciones secundarias o descendentes (endógenas). En ellas, el germen puede alcanzar la parte alta del aparato genital por diferentes mecanismos. Los ginecólogos de Barcelona describen las siguientes:
- Por contiguidad, como consecuencia de procesos infecciosos abdominales de vecindad (apendicitis, sigmoiditis, etc.)
- Por vía linfohematogena. Seguirán los linfáticos y/o la sangre, procediendo de focos lejanos:
- Amigdalares
- Infiltrados pulmonares (ejemplo: tuberculosos). La tuberculosis es siempre, mientras no se demuestre lo contrario, secundaria, en los órganos genitales.
- Infecciones de tipo general en su fase aguda:
- Víricas: Parotiditis; que afecta al aparato genital. Esta afectación queda en un segundo plano en el cuadro clínico, especialmente si se trata de niñas prepuberales, pero puede dejar lesiones residuales de tipo esterilizante.
- Bacterianas: Melitococia (fiebre de Malta), que tiene cierta selectividad por el aparato genital, produciendo frecuentemente abortos.
Otras veces, la implantación de gérmenes en el aparato genital origina una infección autónoma, de curso propio, como es el caso de la tuberculosis genital.
Vías de propagación: Hay una puerta de entrada que será distinta según el tipo de infección:
- Infección ascendente: Frecuentemente, los ginecólogos han observado que hay dos sitios de acantonamiento de los gérmenes, desde donde pueden invadir luego el resto del aparato genital aprovechando condiciones favorables:
- Cérvix: en sus pliegues -fondos de saco-, pueden acantonarse los gérmenes selectivamente.
- Uretra y glándulas parauretrales de Skene.
- Infección descendente: Generalmente, la puerta de entrada es la trompa, condicionado por el remansamiento de sangre que se produce a este nivel debido al encuentro frontal de dos corrientes de sangre (arterias ováricas y la arteria marginal uterina de cada lado). Desde estas puertas de entrada, los ginecólogos han observado que los gérmenes siguen 4 vías para afectar al resto del aparato genital y estructuras vecinas; estas vías son:
- Vía canalicular: Vulva-vagina-cuello-cuerpo-trompas-peritoneo y ovarios. Esta vía la sigue el gonococo.
- Vía de infiltración y contiguidad: Es la que siguen generalmente, los gérmenes piógenos.
- Vía linfática: La sigue el colibacilo, los piógenos y más raramente, los bacilos de Koch tuberculosos.
- Vía hematógena: Por la que caminan los estreptococos y fundamentalmente el bacilo de Koch.
Gonococia: Es una enfermedad venérea que hace muchos años representaba un verdadero castigo de las relaciones sexuales. Decayó con la aparición de las sulfamidas y antibióticos, y últimamente ha vuelto a aumentar la frecuencia en las consultas de los ginecólogos en una forma alarmante. Es la enfermedad que vulgarmente se conoce por el nombre de "purgaciones", (blenorragia o blenorrea). Este recrudecimiento actual de la gonococia se debe a una mayor resistencia de los gérmenes a los antibióticos, pero sobre todo a la liberación sexual, el aumento de las relaciones sexuales precoces, la promiscuidad, relaciones entre mismo sexo, etc. La edad de máxima incidencia es de 15-39 años en las mujeres y de 20-39 años en el hombre.
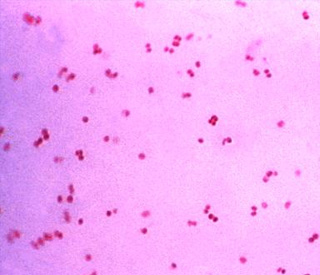
Neisseria gonorrhea
Neisseria gonorrhea
El gonococo (Neisseria Gonorrhea) es un diplococo en forma de 2 granos de café que se miran por las caras planas. La transmisión< es casi exclusivamente sexual; excepcionalmente la niña se puede contagiar por la madre infectada. A veces se transmite simultáneamente con tricomoniasis vaginal, sífilis, chancro blando. La infección primaria afecta a la uretra, donde en el 95% de los casos está acantonado el gonococo. Por esto, al realizar un frotis en busca de gonococos, el ginecólogo deberá tomar siempre también las secreciones de la uretra y de las glándulas parauretrales de Skene, incluso comprimiendo desde la vagina. Otro foco que se afecta en el 80% de los casos es el cérvix. Las glándulas de Bartholino se afectan en el 20 % de los casos y el recto en el 10 % (coito anal).
Desde estos puntos, el gonococo asciende por vía canalicular a la cavidad uterina, en donde produce una endometritis muy fugaz (el gonococo no profundiza, es planimétrico), siendo este sitio una zona de paso hacia estructuras más altas. Aprovecha generalmente el momento de la menstruación. La invasión se puede hacer de 2 formas: a través del cemento intercelular, originando micro abscesos que levantan el epitelio, dando lugar a una infección purulenta o bien a través de las células (intracelularmente) epiteliales. Este mecanismo es más raro, excepto en los neutrófilos, donde es frecuente encontrar gonococos.
Clínicamente comienza a manifestarse la mayoría de las veces por un escozor al orinar. Origina una enrojecimiento puntiforme periuretral. Se sospechará esta infección en toda mujer que presente síntomas de inflamación aguda: eritroplastia, secreción purulenta, fiebre, dolor, malestar general. Según los ginecólogos en Barcelona, las complicaciones a que puede dar lugar la gonococia son múltiples:
- skenitis y bartholinitis.
- cistitis y trigonitis.
- fimosis y prostatitis.
- parametritis, sapingitis, peritonitis.
- epididimitis, vesiculitis.
- esterilidad en ambos sexos.
Cuello uterino: patologías benignas
Inflamaciones (cérvidas). Son procesos inflamatorios del cuello uterino frecuentes en las consultas de los ginecólogos de Barcelona y de causa principalmente microbiológica que en la práctica, como se ha descrito en la patología vaginal, se asocian a infecciones de la vagina (cervicovagimtis) especialmente por Chlamyaia, herpes, gonococo y Mycoplasma. Se manifiestan por un incremento del flujo, presentando el cérvix uterino los signos de la inflamación. Especial atención merecen los condilomas acuminados cervicales por su papel oncogénico. Podemos distinguir una forma aguda, cuyo diagnóstico se hace por el estudio de la secreción vaginal, y otra forma crónica, que suele ser la consecuencia de un proceso agudo no resuelto. A nivel del orificio cervical externo se aprecia una eritroplasia periorificial de extensión variable y muchas veces quistes por retención de contenido mucoso o mucopurulento. En ocasiones se produce la pérdida del revestimiento epitelial (erosio vera).
Tumores: a) Pólipos. Son tumores epiteliales, hiperplasias mucosas circunscritas, que constituyen casi un 3 % de las consultas ante los ginecólogos de Barcelona. Se originan en la mucosa endocervical y adoptan la estructura de formaciones pediculadas, de tamaño variable (la mayoría entre uno y dos cm aunque pueden asomar por la vulva), ovoideas o redondeadas, con la superficie externa lisa y rosada, únicos o múltiples, muy vascularizados y con frecuencia implantados en el endocérvix, aunque existe la variedad ístmica constituida por un estroma fibroso junto a epitelio cilindrico endocervical y cúbico endometrial en proporción diversa, pediculados y de tamaño variable que asoman por el orificio cervical externo sin diferencias macroscópicas con los endocervicales. Los pólipos cervicales se encuentran en todas las edades y deben ser siempre extirpados y realizado su estudio histopatológico, ya que pueden encubrir un carcinoma. A partir de los 50 años, la exéresis debe acompañarse de un legrado-biopsia. b) Otros tipos de tumoraciones benignas son: el papiloma y el condiloma acuminado, ambos de origen vírico, el mioma, poco frecuente, y los tumores vasculares y mesonéfricos, que son raros.
Displasias:el cuello uterino se halla revestido por epitelio escamoso en el exocérvix y cilindrico en el endocérvix con un límite teórico entre ambos en el orificio cervical externo, pero que con frecuencia se encuentra por debajo del mismo constituyendo la ectopia cervical. La regeneración epitelial fisiológica tras procesos inflamatorios o traumáticos se denomina metaplasia, proceso que se hace con las llamadas células de reserva y que tiene varios estadios. En ocasiones, la diferenciación o la maduración de los componentes celulares de la metaplasia se desvía y origina una metaplasia atípica o displasia que es, pues, una alteración en el desarrollo o diferenciación de los componentes celulares. No tienen traducción macroscópica aunque por lo general asientan en zonas eritroplásicas. Se distinguen displasias leves, moderadas y severas. La generalización de las citologías sistemáticas ha permitido conocer su historia natural, que nos informa de su posible regresión y desaparición, pero también de su posible transformación en lesiones más graves como son el cáncer in situ o el invasivo. Se debe prestar especial atención al estudio de toda erosión cervical con recurso a los medios auxiliares de los que se dispone.
Cuello uterino: patologías malignas
Carcinoma in situ. Definido por la OMS como una lesión con características otológicas e histológicas propias del carcinoma pero limitadas al epitelio del endocérvix y del exocérvix. No tiene características macroscópicas específicas, aunque habitualmente asienta en zonas de eritroplasia.
Carcinoma epidermoide invasor. Es uno de los cánceres más frecuentes del aparato genital. Aparece con una máxima incidencia entre los 45 y los 55 años y en sus estadios iniciales de desarrollo es asintomático y sólo puede ser detectado con el empleo sistemático de técnicas diagnósticas especiales. Cuando las lesiones son macroscópicas adoptan formas variables, desde zonas sangrantes hasta pequeñas úlceras, por lo general en el orificio cervical externo. Es en etapas más avanzadas cuando aparecen estructuras más evidentes como tumoraciones vegetantes, exofiticas, papilares y sangrantes, o endofíticas. Sucesivamente los ginecólogos encuentran signos de invasión del proceso neoplásico a vagina, cuerpo uterino, paramemos y tabiques vesicovaginales y rectovaginales, sin olvidar la propagación linfática.
Otras neoplasias malignas del cuello interino: Con menor frecuencia se dan el adenocarcinoma, que se desarrolla a partir del epitelio cilindrico y columnar del endocérvix y constituye un porcentaje inferior al 10% de los carcinomas cervicales, el caránoma mixto y otras variedades poco frecuentes. Es muy importante para los ginecólogos fomentar la información sanitaria de la mujer para la prevención del carcinoma cervical. Las campañas masivas de detección precoz de estas lesiones puede conducir a su casi desaparición dados los métodos diagnósticos de que se dispone. Por todo ello, el consejo médico a la mujer referido a sus revisiones periódicas resulta fundamental, sobre todo habida cuenta que la sintomatología es pobre, inespecífica y a veces anodina en sus estadios iniciales, que es cuando tenemos a nuestro alcance las mejores posibilidades de prevención y curación. Cuando se producen metrorragias, leucorrea como "agua de lavar carne" y dolor suele tratarse ya de un cáncer avanzado.
Cuerpo uterino: patologías benignas
Malformaciones. Las anomalías congénitas del útero se deben a la anormal fusión de los conductos de Müller o a algún fallo de la reabsorción del septo. Existen diferentes tipos de alteraciones cuya severidad depende del momento de desarrollo embrionario en que se produce el trastorno. Pueden acompañarse de malformaciones en las vías urinarias.
Inflamaciones (endometritis). De causa generalmente microbiológica, se asocian con frecuencia a las infecciones genitales cuyos gérmenes colonizan el endometrio por vía ascendente. De cualquier forma, el endometrio es difícil asiento infectivo por la descamación menstrual. Las formas más frecuentes son las puerperales y las postabortivas.
Funcionales. El endometrio es fiel reflejo de la actividad hormonal del ovario de forma que las alteraciones funcionales pueden dar lugar a distintos cuadros clínicos y alteraciones de la fase secretora deficitaria (proliferación persistente, maduración irregular) o de la descamación menstrual (descamación irregular, descamación masiva o dismenorrea membranosa).
Tumorales. Los ginecólogos en Barcelona los clasifican en los siguientes tipos:
- Pólipos corporales.Son menos frecuentes que los cervicales, de naturaleza epitelial y se originan en la capa basal del endometrio penetrando progresivamente en la cavidad uterina. Pueden ser únicos o múltiples y se localizan preferentemente en los ángulos tubáricos y en la zona del orificio cervical interno, en cuyo caso pueden confundirse con los cervicales. No tienen ninguna relación con los cambios cíclicos del endometrio.
Tumores mesodérmicos. Los más frecuentes son los miomas, neoformaciones uterinas benignas constituidas fundamentalmente por fibras musculares acompañadas de tejido conjuntivo en cantidad variable, por lo que también se las denomina fibromiomas. Son uno de los tumores del útero más frecuentes y los de mayor incidencia del tracto genital femenino, se desarrollan en el período de madurez sexual y se manifiestan sobre todo en la época premenopáusica con una mayor incidencia entre los 35 y los 55 años. Su crecimiento suele detenerse tras la menopausia. Son de tamaño variable, desde microtumores de algunos mm hasta nódulos de grandes dimensiones, y contienen una seudocápsula, originada por compresión atrófica, formada por fibras miometriales comprimidas. Pueden desarrollarse en cualquier lugar del útero pero tienen especial afinidad por el cuerpo. Generalmente son múltiples y según su localización se distinguen en intramurales, subserosos y submucosos. Su origen es siempre intramural y el crecimiento posterior es el que determina su desarrollo subseroso o submucoso, en cuyo caso crecen hacia la cavidad uterina donde pueden mostrarse como pólipos pediculados. En cambio, cuando se localizan en el cuello aparecen casi siempre en forma aislada. Su evolución a la malignidad es rara. Por lo general se encuentran alteraciones regresivas en forma de degeneración fibrosa o hialina, que a menudo se acompaña de necrosis y/o degeneración adiposa, poco frecuente. Es posible su calcificación, especialmente en los miomas mal vascularizados.
Los síntomas son variables desde los asintomáticos que son palpados de forma casual en una exploración de rutina realizada por los ginecólogos, hasta los que producen síntomas diversos que dependen de su localización, crecimiento y estructura. Los síntomas más frecuentes son las menorragias, especialmente en los intramurales, o las metrorragias en los submucosos, en tanto que los subserosos no suelen producir síntomas nemorrágicos. Otro tipo de síntomas son de tipo mecánico en relación con su volumen, por lo que se dan en los miomas voluminosos y en los cervicales, produciendo síntomas de compresión sobre todo de la vejiga, con cuadros de irritabilidad vesical y tenesmo, polaquiuria y disuria, especialmente en fase premenstrual, sobre el trayecto distal de los uréteres, con posibilidad de retenciones urinarias y hasta hidronefrosis, y sobre el recto, con molestias o trastornos en la defecación. Puede instaurarse dismenorrea en los miomas intramurales y no es infrecuente el dolor pélvico, localizado en hipogastrio y descrito como sensación de peso. En ocasiones, el dolor puede ser agudo y persistente en relación con complicaciones como la necrosis, degeneración, parto del tumor o torsión de un mioma pediculado. En muchos casos, el mioma uterino no requiere tratamiento, siendo suficiente su control periódico semestral. En cambio sí lo requieren aquellos casos que ocasionan síntomas, tienen un gran volumen, experimentan crecimiento o aparecen complicaciones. El tratamiento puede ser conservador o quirúrgico.
Otro cuadro frecuente en las consultas de los ginecólogos en Barcelona es la hipertrofia difusa benigna del útero o hipertrofia del miometrio, en el que no es demostrable una tumoración delimitada y que se caracteriza por un aumento simétrico y difuso del volumen uterino; es de interés en la práctica porque da lugar a cuadros de menometrorragias que hacen pensar en una miomatosis. Para determinar la conducta a seguir es válido lo dicho para los miomas.
- Otros tipos de tumores mesodérmicos (lipomas, tumores mixtos) son raros.
- Tumores de los vasos sanguíneos y linfáticos. Son los hemangiomas, angiomas, linfangiomas, etc., y son raros.
Cuerpo uterino: patologías malignas
Adenocarcinoma del endometrio. Proceso maligno epitelial desarrollado en la mucosa uterina que se observa con creciente frecuencia. Tiene un lento crecimiento, especialmente si es bien diferenciado, por lo que su pronóstico es mejor que el del resto de cánceres genitales. Su síntoma fundamental es la metrorragia inicialmente escasa, indolora y de sangre roja que se hace progresivamente más frecuente, abundante y de aparición anárquica y acompañada de flujo abundante y de características vanadas, especialmente con el clásico aspecto de "agua de lavar carne". La citología endometrial, la histeroscopia y el legrado-Biopsia informarán del diagnóstico de esta neoplasia de dependencia hormonal.
Sarcoma del útero. Es un tumor especialmente maligno y de rápido crecimiento. Se presenta sobre todo en época posmenopáusica, siendo de localización corporal, en tanto que los pocos casos de sarcomas cervicales se manifiestan en edades más jóvenes.
Corioepitelioma uterino. Es más frecuente que el sarcoma y se desarrolla a partir de las células de revestimiento de las vellosidades coriales.
